|
الأمراض الناجمة عن القمل
ينقل القمل أمراضاً معينة قد تسبب أمراضاً جهازية أو جلدية مثل الحمي الراحبة والتيفوس.
هناك نوعان من القمل التي قد تسسبب العدوى للإنسان.
1- قمل فروة الرأس: ويمكنه أن يسبب التهاباً بالفروة والجسم مسبباً داء قمال الرأس وقمال الجسد.
|

الشكل
رقم 133: قمل الرأس (الصئبان على طول الشعر)
|
2- قمل العانة: يصيب شعر العانة والنواحي الشرجية التناسلية.
قمال الرأس
هذا النوع شائع عند الإناث والذكور ذوي الشعور الطويلة، أطفال المدارس هم الأكثر إصابة بسبب التماس المباشر مع الآخرين في الصف أو أثناء اللعب.
الانتقال من الملابس والأشياء الشخصية مثل المشط وفرشاة الشعر وكذلك أغطية الرأس.
المنطقة الأكثر إصابة هي الناحية القفوية والناحية القريبة من الأذنين. القمل أحياناً لا يمكن إيجاده بسهولة في الناحية المصابة ولكن البيوض (صئبان) يوجد على جسم الشعرة.
المظاهر السريرية:
حكة بفروة الرأس وقد تكون شديدة. انتان جرثومي ثانوي يسبب التهاب أجربة الشعر، قوباء وداء الدمال.
|

الشكل
رقم 134: قمال الرأس (انتان ثانوي جرثومية)
|

الشكل
رقم 135: قمال الرأس
|
قد يلتصق الشعر بعضه مع ظهور رائحة كريهة تنجم عن الآفات الجرثومية المنتشرة والنازة.
العقد اللمفية الرقبية والقفوية تتضخم.
الأعراض البنوية خاصة عند الأطفال تنجم عن الامتصاص الجرثومي السمي.
التشخيص:
المعالجة:
1. ـ الانتان الجرثومي الثانوي يجب علاجه أولاً بالمضادات الحيوية المناسبة.
2. ـ تعالج الآفات النازة بكمادات رطبة مثل برمنغات البوتاسيوم 1/9000 مرتين يومياً وبعدها يطبق مضاد بكتيري مثل Muperacin (Bactroban cream) وصادات حيوية فموياً.
3. ـ مضادات الهيستامين فموياً قد تكون مطلوبة من أجل تخفيف الحكة.
4. ـ محلول أو شامبو جاما بنزين هيدروكلورايد ( Kwell ) يطبق ويفرك على الفروة مساءً ويغسل بالشامبو في الليلة القادمة.
5. ـ يمكن إعادة التطبيق بعد أسبوعين.
قمال الجسد
هو التهاب جسمي بسبب قمل الجسد. الطفيلي نادراً ما يلاحظ على الجلد، ويوجد في الثياب حيث يثقب ممصاته (لجماته) داخل الجلد ويمص الدماء.
المظاهر السريرية:
حكة معممة قد تكون شديدة.
سحجات جلدية على شكل خطوط نتيجة الهرش الزائد وآثار خرمشة الأظافر نتيجة الحكاك.
مظاهر انتان جرثومي ثانوي، القوباء وداء الدمال شائعتين كاختلاط قمال الجسد.
|

الشكل
رقم 136: قمال الرأس والعانة
|

الشكل
رقم 137: قمال الجسد
|
التشخيص:
الصورة السريرية قد تكون مشخصة، الآفات اللطاخية الحمامية المتوازية وعلامات التخريش تظهر على الكتفين. فرط التصبغ في المناطق المصابة قد تتلو ذلك بسبب تأثير لعاب القمل في تحويل البيليريوبين إلى بيلفيردين.
يختلف القمال الجسدي عن الجرب بغياب الانفاق وعدم إصابة اليدين والقدمين. إظهار الطفيلي أو البويضة أثناء البحث الشامل في الثياب.
المعالجة:
معالجة الأشخاص المصابين بالميلاثيون بتركيز 1%%1 Melathion )، الكروتاميتون (Eurax (كريم أو محلول).
الحكة الشديدة قد تحتاج إلى مستحضرات مضادة للحكة ومضادات الهيستامين فموياً.
قمال العانة
Pedicuosis Pubis
هو التهاب ناحية العانة، وهي عادة المكان الوحيد الذي يصاب ونادراً المناطق الأخرى ماتصاب مثل الأجفان والحاجبين وشعر الابطين والجسم.
قمل العانة يختلف عن الأنواع الأخرى من القمل بأنه أكثر عرضاً من الطول.
وهي صغيرة وأحياناً لا يمكن ملاحظتها بسهولة عندما تلتصق بيضها على جذع الشعرة وقد تلاحظ القملة تقبض على قاعدة جذع الشعرة بأيديها وتلتصق في جراب الشعرة.
قمال العانة نادر عند الولدان والأطفال، ويحدث الانتان من الأم والأب المصاب.
قمل العانة مرض ينتقل عادة عند الممارسة الجنسية بسبب التماس المباشر بين الأشخاص المصابين
وقد تحدث العدوى من الألبسة والشراشف، الفراش وكرسي المرحاض وغيرها.
إذا حدث قمل العانة عند الأطفال فإنه قد يصيب ويستوطن الأجفان مسبباً التهاب أجفان وآفات متقشرة.
المظاهر السريرية:
قد تحرض القملة حكة شديدة أثناء اللدغ بينما المظاهر الجلدية قد تكون أحياناً غير واضحة فيما عدا علامات التخريش من الحكاك.
الانتان الجرثومي الثانوي شائع كاختلاطات مثل الدمل ـ آفات بثرية وحتى خراجات.
ومن المظاهر السريرية والتشخيصية المهمة لقمال العانة هو وجود بقع دقيقة نزفية دبوسية على اللباس الداخلي. بقع رمادية فولاذية اللون مصطفة تشبه الصدأ قد توجد أيضاً على الصدر والفخذين وأعلى الذراعين والبطن، أكثر وضوحاً في الأشخاص ذوي الجلد الفاتح اللون.
|

الشكل
رقم 138: قمال العانة (بيوض وحشرات)
|
المعالجة:
-
معالجة الأعراض: مضادات الهيستامين لإيقاف الحكة والصادات الحيوية للانتان الجرثومي الثانوي. رذاذ DDT 1% أو
Lindane لرش الألبسة المخموجة.
-
حلاقة الناحية العانية والمغبنية قد يساعد الكريم أو المحلول على العمل بصورة أفضل.
-
كروتاميتون Eurax (محلول وكريم) مرة يومياً لمدة أسبوعين فعال جداً.
-
ميلاثيون 1% وجامابنزن هي أدوية بديلة.
المظاهر الجلدية لبق الفراش
بق الفراش منتشر عالمياً خاصة في الأماكن المزدحمة في المعسكرات والمناطق ذات العناية الصحية السيئة.
الطفيلي ذو رائحة خاصة حيث أنه يهاجم ضحيته مساءً لكي يحصل على وجبته من الدم البشري. الطفيلي يثقب جلد الإنسان بواسطة ممصاته ويحقن مادة مخرشة وموسعة وعائية في جلد الإنسان.
المظاهر السريرية:
الارتكاس للدغة يختلف حسب الموقع المصاب، نوع المريض وعمره.
المظاهر تكون أشد عند الرضع والأطفال الصغار.
الارتكاس الخفيف: قد يبدي تظاهرات قليلة، طفيلي واحد قد يحدث عدة لدغات خاصة على البطن والأرداف والكاحلين. الارتكاس قد يكون شروياً أو برفرياً مترافقاً مع حكة في موضع اللدغة.
الارتكاس الشديد: قد يكون بشكل آفات شروية معممة حيث يجد المريض في الصباح أن لباس النوم وأغطية الفراش قد اصطبغت بالدم.
المعالجة:
الوسائل العامة:
تحسين العناية الصحية خاصة في الأماكن المزدحمة.
المعالجة النوعية:
-
الميلاثيون 5%، بيريثيوم أو تريكلورفون رذاذ يستخدم لرش الثقوب الصغيرة في الأثاث المنزلي
(الموبيليا)، والجدران والسقف والأرض حيث أن الطفيلي يختفي نهاراً فيها.
-
رش مثيل برومايد للبيوت الملوثة قد يكون كافياً للقضاء على الطفيلي.
-
رش الكبريت فعال أيضاً في المنازل.
-
ستيرويد خفيف موضعي لتخفيف الحكة مثل (Elocom cream).
-
مضادات الهيستامين فموياً قد تكون مفيدة في الحالات الشديدة خاصة للمرضي الحساسين.
التظاهرات الجلدية للدغ القراد
عدة أنواع من القراد تهاجم الإنسان وتسبب مظاهر جلدية وجهازية.
يوجد القراد على العشب والشجيرات ويهاجم أيضاً الحيوانات مثل الكلاب.
القرادات تنقل حمى الجبال الصخرية، التهاب الدماغ بالقراد، حمى Q .
عند الأطفال قد يحدث القراد "شلل القراد" إذا ماتعلق القراد على الجلد ولم يزال مباشرة.
القراد الأنثي تلتصق بالجلد وتمص الدم من الأوعية الشعرية بواسطة ممصاتها (مجسـاتها) حتى يصبح جسم الطفيلي محتقناً ومليئاً بالدم، وهذا يستغرق أسبوعان وبعد ذلك يغادر القراد الجلد وتسقط.
|

الشكل
رقم 139: القراد
|

الشكل
رقم 140: لدغ القراد (ارتكاس شروي وبرفري)
|
الصورة السريرية:
فرط الحرارة بالقراد :(Tick pyrexia ) تبدأ المظاهر بحمى، قشعريرة ـ صداع ـ ألم بطني وإقياء.
شلل القراد: يحدث بعد أسبوع من تعلق القراد بالعنق أو خلف فروة رأس الضحية. هذا النوع من الشلل من النوع الرخو يصيب العنق والأطراف ويشبه الشلل الطفيلي.
مظاهر جهازية أخرى: قصور تنفسي ـ تلعثم (عسر الكلام) وعسرة بلع قد تكون مظاهر أخرى للمرضى.
1. ـ حمامية لطاخية: ذات حواف قوسية الشكل أو دائرية يظهر في مكان لدغ الحشرة خاصة على الجذع والأطراف.
2. ـ لطاخات دقيقة نزفية: أو حطاطات قد تظهر في موقع لدغ الحشرة على الجلد.
3. ـ الحمامي الهاجرة (Erythema migrans): ذات سير مزمن يستمر حتى عدة أشهر.
المعالجة:
القضاء على القرادات هي أهم وسيلة للوقاية:
رش المناطق المزدحمة بمركب " DDT"، في المخيمات ومعسكرات الجيش والمدارس .
نزع القراد الملتصق من على الجلد يؤدي إلى زوال دراميتيكي لشلل القراد.
إزالة القراد عن الجلد سوف يسبب زوال الأعراض خلال 24 ساعة.
يجب أن يكون نزع القراد كاملاً، يجب الحذر الشديد لكي لاتترك مجساته في الجلد.
طرق نزع القراد من الجلد:
حمل القراد بلطف من المنطقة القريبة من فمه بواسطة الملقط، رفع جسمه بواسطة إبرة تدخل مابين القراد والجلد وحاول إزالته بلطف. موقع اللدغة يجب تطهيره مباشرة.
دي اثييل ثولاميد ( Deet) فعال جداً كمبيد حشري.
Indalonديميثيل فاليت أيضاً فعالة في القضاء على القراد.
أمراض الركتسيا
Rickettesial disease
هي أمراض جرثومية جهازية تنتقل بواسطة معضليات الأرجل الماصة للدم مثل القمل والقراد.
تشمل هذه الأمراض:
التيفوس ـ حمى الجبال الصخرية المبقعة، جدري الركتسيا، والتيفوس المتوطن.
التيفوس
Typhus
يحدث التيفوس الوبائي بواسطة الركتسيا البروازيكية التي تنقل بواسطة القمل. ذبابة الجربوع تسبب تيفوس Murine أو التيفوس الوبائي.
1.
التيفوس الوبائي :
يوجد العضويات في براز القمل، التي تخرش أو ترض قليلاً ويمكنها الدخول إلى الجلد مسببه مظاهر جلدية وجهازية.
المظاهر السريرية:
الأعراض البادرية: تظهر بعد دور الحضانة بحوالي أسبوع واحد، وتشمل الحمى، قشعريرات ـ آلام وألم معمم.
المظاهر الجلدية: تظهر اندفاع لطاخي وردي بعد 5 أيام على الجذع، ثم يصبح آفة نزفية ومواتيه أخيراً، يصيب بشكل رئيسي الأصابع ـ الأباضي الأنف وصيـوان الأذن، وعـادة يعف عن الوجـه والراحتين والأخمصيـن مع احتقان الملتحمة وخوف من التعرض للضوء.
المظاهر العامة :
اضطرابات نفسية مثل التخليط والهذيان والهلوسة ـ وهي مميزة للمرض.
أذية العضلة القلبية تؤدي إلى عدم انتظام النبض وهبوط ضغط وقد تؤدي إلى حدوث غيبوبة.
نقص الكريات البيض وفقر دم.
يصبح المريض ضعيفاً ونحيلاً وهزيلاً.
التشخيص:
اختبار تثبيت المتمة:
يظهر اختبار OX-19 الأضداد في الأشخاص المصابين.
2.
التيفوس المستوطن
ينتقل المرض بواسطة الذباب.
المظاهر السريرية:
هي نفسها كما في التيفوس الوبائي لكنه أخف وبدون آفات مواتية أو غرغرينية.
3.
تيفوس القراد (حمي البحر المتوسط)
التيفوس يحدث بسببب ركتسيا كو نوري التي تنتقل بواسطة قراد الكلب.
وهو مرض مستوطن في دول البحر الأبيض المتوسط وبعض الأجزاء من أفريقيا والهند ويصيب الأطفال بشكل رئيسي.
المظاهر السريرية:
تظهر حطاطة مدورة في موقع لدغة القراد، وتصبح أخيراً متقرحة. ومن المظاهر المميزة للمرض الخشاره (Black eschar) المميزة السوداء تظهر في موقع اللدغة وهي بقعة ملتهبة سوداء تظهر مكان اللدغه مع طفح حراري.
الاندفاع اللطاخي أو اللطاخي الحطاطي يظهر متأخراً على الجذع والراحتين والأخمصين.
السير والمظاهر والمعالجة هي ذاتها في التيفوس الوبائي.
4.
الحمى المبقعة (حمى الجبال الصخرية البقعية)
هي مرض حموي (حراري) مستوطن تحدثه الركتسيا الركتسيية التي ينقلها القراد من عدة أنواع من الحيوانات كالأرانب ـ الجرذان ـ وتعيش القراد في العشب والعوسج.
الحمى المبقعة هي أخطر أنواع التهابات الركتسيات. إذا ما أصيبت القراد فإنها تبقي كذلك مدى الحياة حيث إن شراسة وقوة الحشرة تزداد بعد أن يأخذ القراد وجبة الدم.
المظاهر السريرية:
فترة الحضانة حوالي أســبوع واحـد. بدايـة المرض تبـدأ مع أعراض بادرية من حمى عالية تستمر 2 ـ 3 أسابيع، وألم معمم وإعياء.
المظاهر الجلدية: يظهر اندفاع جلدي في الأسبوع الأول يبدأ على الرسخين و الكاحلين ومن ثم يصبح معمماً مع اندفاعات برفرية.
المظاهر الجهازية: تنجم عن إصابة الأجهزة الأخرى.
المظاهر العصبية: تخريش سحائي يؤدي لاختلاجات وتوهان مع توهج الوجه ورعاف. اضطرابات معدية معوية.
المعالجة:
1.
الوسائل العامة:
الحماية من لدغ القراد.
رش الأماكن المسكونة بالحشرات باستخدام المبيدات الخاصة.
إبادة القمل الفعالة ضرورية للسيطرة على انتشار الانتان.
2. المعالجة النوعية:
المعالجة الفعالة باستخدام المضادات الحيوية هي معالجة شافية.
التتراسكلين: هو الدواء المختار للبالغين والمعالجة يجب أن تبدأ حالما يوضع التشخيص.
يعطى الدواء بجرعة كاملة وبشرط معياري.
الدوكسي سكلين: التيفوس الوبائي وتيفوس النخالة (الهشيم) يستجيب لجرعة واحدة من 200ملغ دوكسي سكلين للبالغين.
الكلورامفنكول: فعال أيضاً وينصح به لمعالجة حمى الجبال الضخرية المتبقعة عند النساء الحوامل والأطفال بعمر تحت 8 سنوات.
طرق الدعم العامة: ضرورية في الحالات الشديدة.
بورليات بورغ دورفيري
Borrelia Burgdorferi and Lyme Disease
داء لايم
ينجم المرض عن لدغات القراد.
المظاهر السريرية:
أعراض بنوية خفيفة.
المظاهر الجلدية:
بقعة حمامية تظهر في موقع الحقن، يظهر الاندفاع خلال أسبوع بعد اللدغ بسبب حقن الملتويات(Spirochetes) . الآفة الجلدية هي دائرة حمامية، يتضخم بمعدل عدة سنتمترات بالأسبوع.
سير الآفة الجلدية مزمن وقد يستغرق عدة شهور أو حتى سنة.
في بعض الحالات، تكون الحمامي كثيفة، إما في غيرها فإنها نادراً ما يمكن تحديدها.
الآفة الحمامية قد تكون مسطحة تماماً أو تبدي ارتفاعاً في المركز أو في المحيط أو في كلاهما.
قد يلاحظ أحياناً بعض التقشر بالجلد.
المناطق القديمة من الحمامي المتبقية قد تصبح زرقاء شديدة، وقد يكون هناك منطقة من الشفاء خلف الدائرة المتقدمة مؤدياً ذلك لشكل يشبه الهدف.
حرقان أو حكة خفيفة تحدث في ثلث الحالات.
المظاهر الجهازية:
انتشار الانتان قد يحدث خلال أيام أو أسابيع من الحقن. يمكن إظهار البربمييات أو اللولبيات في الأعضاء المصابة.
المظاهر العصبية العامة:
التهاب سحايا ـ شلل أعصاب قحفية والتهاب أعصاب محيطي شامل.
المظاهر القلبية الوعائية:
التهاب العضلة القلبية ـ التهاب تأمور ـ خلل الوصل ـ التهاب قلب قد يلاحظ في بعض الحالات.
المظاهر العضلية الهيكلية :
ألم معضلي (متنقل) التهاب عضلات، التهاب ملتحمة.
التهاب كبد وضخامة طحالية.
اعتلال عقد لمفية ناحية.
داء البارتونيلات
Bartonellosis (Carrion,s disease)
مرض كاريون
هو مرض انتاني تنقله أنواع من الذباب الفاصدات وتحدثه عضويات البارتونيلا الصغيرة العصوية الشكل. دور الحضانة 2 ـ 6 أسابيع، وله نوعان: حمى أوريا(Orya fever) ـ Verruga Peruana .
هذه معروفة بأنها تمثل مرحلتين من الانتان، في المرحلة الأولى (حمى أورويا) يوجد معدل وفيات عالي والمرحلة الثانية Verruga Peruana.
المظاهر السريرية:
المظاهر العامة :
تتميز بداية المرض بفقر دم خبيث شديد.
نقص الكريات البيض وظهور الخلايا الكريات البيض الغير ناضجة مع صورة سريرية لفقر الدم والابيضاض. المرض قد يكون قاتلاً، وذو بداية مفاجئة لفرط الحرارة المترافقة مع فقر دم إنحلالي سريع الترقي. ضخامة كبدية طحالية واعتلال عقد لمفية معممة ـ انتان الدم وانتان السلمونيلا قد يظهر في سياق المرض.
المظاهر الجلدية:
تظهر الحطاطات الثؤلولية المتعددة القاسية وذات اللون الكرزي والحمامية غالباً بشكل تجمعات ثم تصبح عقيدية أو معنقة على الوجه والعنق والأطراف بشكل رئيسي.
تصبح الآفات كبيرة جداً وغيرها قد تصبح ورمية دموية أو نمشات نزفية أو طفح كدمي. قد تصاب الأغشية المخاطية Verruga Peruana . قد يحدث بدون حمى أورويا أو قد تتلوها بعد أسابيع أو شهر.
الآفات قد تستمر لمدة شهور أو سنوات وقد تشفي الآفات مع تليف. من الصفات المميزة للمرض هي أن الاندفاع قد يوجد بأعمار مختلفة في نفس المريض وقد تستمر الآفات شهور أو سنوات
التشخيص:
يمكن الوصول إلى التشخيص بواسطة:
الصور السريرية :
1. ـ فقر ألم ـ حمى ـ ربو ـ الآم عضلية واعتلال عقد لمفية عندما تظهر عند المريض الذي قد زار منطقة موبوءة يجب أن يعطي توقع للمرض.
2. ـ صورة الدم : فقر دم وابيضاض دم ونقص عدلات.
3. ـ لطاخة الدم المحيطي: اظهار البريميات.
4. ـ زرع الدم على أوساط اللوبيات النوغوشية ايجابي في كلا المرحلتين.
التشخيص التفريقي:
Verruga Peruana يجب أن يفرق عن داء اليوز (العليق (Yaws، الورم الوعائي الدموي المكتسب وساركوما كابوزي (بما فيه الايدز).
التشريح المرضي:
Verruga Peruana يبدي آفات تحوي عدد من الأوعية الدموية الصغيرة مع تكاثر وتنمي بطاني.
يوجد ارتشاح متنوع الخلايا التهابية مزمنة، في حمى أورويا يمكن رؤية العضويات في لطاخة الدم أو تُعزل من زرع الدم.
المعالجة:
تجنب المناطق الموبوءة.
البنسلين بجرعات صغيرة يقضي على الباتونيلا العصوية الشكل.
الكلورامفينوكول 2غ يوميا لمدة أسبوع هو المعالجة المختارة بسبب الترافق المتكرر لانتان السالمونيلا مع هذا المرض.
المراجع
|
Alexander JO'D. Infestation with Anoplura - lice. In: Arthropods and Human Skin. Berlin: Springer-Verlag, 1984:
29-55
|
1. |
|
Maunder JW. The appreciation of lice. Proc Roy Inst Great Britain 1983;
55:1-31
|
2. |
|
Bowerman JC, Comez MP, Austin RD et al. Comparative study of permethrin 1% creme rinse and lindane
shampoo for the treatment of head lice. Pediatr Infect Dis J 1987; 6:
252-5
|
3. |
|
Di Napoli JB, Austin RD, Englender SJ et a1. Eradication of head lice with a single treatment. Am J Public Health 1988; 78:
978-80
|
4. |
|
Cratz NG. Epidemiology of louse infestations. In: Orkin M, Maibach HI,
eds
|
5. |
|
Cutaneous infestations and insect Bites. New York: Marcel Dekker, 1985:
187-98
|
6. |
|
Juranek DD, Jessup CA, Coll B. Pediculosis: the Philadelphia school
problem
|
7. |
|
Maunder JW. Pediculosis corporis; an updating of attitudes. Environ Health 1983; May:
130-2
|
8. |
|
Burns DA. The treatment of Pthirgus pubis infestation of the eyelashes. Br J Dermatol 1987; 117:
741-3
|
9. |
|
Kalter DC, Sperber J, Rosen T et al. Treatment of pediculosis pubis. Arch Dermatol 1987; 123:
13l5-19
|
10. |
|
Rasmussen JE. Pediculosis and the pediatrician. Pediatr Dermatol 1984; 2:
74-9
|
11. |
|
Dolan DL, Mckinsey JJ. Removing a tick. North Carolina Med J 1985; 46: 471.Dermatol 1981; 8:
157-9
|
12. |
|
Heyl T. Tick bite alopecia. Clin Exp Dermatol 1982; 7:
537-42
|
13. |
|
Jones BE. Human 'seed tick' infestation. Arch Dermatol 1981; 117:
812-14
|
14. |
|
Sherman WT. Polishing off ticks. New Engl J Med 1983; 309:
992
|
15. |
|
Jones BE. Human 'seed tick' infestation. Arch Dermatol 1981; 117:
812-14
|
16. |
|
Sherman WT. Polishing off ticks. New Engl J Med 1983; 309:
992
|
17. |
الأمراض الجلدية الناجمة عن
البراغيث
Skin Diseases Due To Fleas
براغيث الإنسان واسعة الانتشار إذ تتواجد في الشقوق ـ البيوت السكنية، في أراض وجدران وأثاث البيوت، الأرض والرمل وأحياناً إذ تدخل البيوض في الألبسة.
البراغيث قد تسبب آفات جلدية مثل الآفات الشرورية واللطاخية مع تنفط نزفي صغير مميز في موقع اللدغة.
تنقل البراغيث بعض الأمراض الخطيرة مثل تيفوس"Murine" ، لويحات تولاريميا وغيرها.
|

الشكل
رقم 141: برغوث
|

الشكل
رقم 142: لدغ حشرات (شري حطاطي)
|
المظاهر السريرية:
الشري الحطاطي هو المظهر الجلدي الأكثر شيوعاً الناجم عن لدغ البراغيث ويختلف حسب الموقع وعمر المريض وإذا كان الجلد حساساً أولاً للدغ البراغيث.
الولدان غير حساسين للدغ البراغيث، لذلك يكون الارتكاس شديداً عادة منذ البداية. الأطفال الصغار أكثر ما يصابون بالآفات الشروية على الأماكن المعرضة (المكشوفة) مثل الوجه والأطراف.
الإندفاع الشروي والحطاطي وحتى الفقاعي يظهر في الأشخاص الأكثر حساسية.
أخيراً في حال حدوث الحساسية بعد اللدغة الأولى يكون الارتكاس أقل وقد يمر بدون أن يلاحظ كما في البالغين اللذين يتعرضون عادة للدغات براغيث متكررة.
المعالجة:
مرهم ستيرويد خفيف موضعياً
مضادات الهيستامين موضعياً
استئصال البراغيث من الألبسة والحيوا نات الأهلية مثل القطط والكلاب وذلك بالرش بمحلول DDT 5%.
البرغوث الثاقب
Tungiasis
(البرغوث الحافر) (المشكل للإنفاق)
برغوث الرمل الأنثى (البرغوث الثاقب) هي البرغوث التي تحفر الانفاق في الجلد حيث أن معظم جسـمها يغطي بالجلد وجزءها الأخير يظهر للخارج. البرغوث الأنثى تمتص الـدم وتصبح هائلة الحجم.
الصورة السريرية:
تظهر عقيدة قاسية حاكة في موقع انغراس الأنثي في جلد الأخمصين أو القدمين أو الكاحلين وناحية الأفوات بين الأصابع، هذه تؤدي إلى أفة بثرية قد تصبح قيحية مؤدية إلى قرحة وقد تشاهد أنثى البرغوث بشكل انتفاخ أسود يمثل الجزء الخلفي من البرغوث الأنثى.
قد يشاهد أكثر من بثرة بسبب انغراس الجلد بأكثر من أنثى برغوث. قد تتجمع الآفات مع بعضها مشكلة آفة عقيدية بثرية مقببة.
إذا ستمرت البرغوث الأنثى لمدة طويلة ولم تزال من الجلد فانها قد تؤدي إلى قرحة واسعة أو موات ) غارغرين) أو التهاب أوعية لمفاوية، انتان دم ونادراً قد تكون قاتلة.
المعالجة:
وسائل الوقاية:
تجنب المشي حافياً، استخدم أحذية مناسبة.
عناية صحية جيدة بالقدمين.
تعالج النواحي المصابة بواسطة الـDDT أو Lindane أو بواسطة اللهب Fire تلهيب المنطقة حيث تحفر الأنثى البرغوث في الجلد.
الشاش المغطس بالكلوروفورم أو أثير تطبق على المنطقة قد تكون كافية لقتل البراغيث.
المضادت الحيوية موضعياً أو فموياً ضرورية لمعالجة البثرات والقرحات.
السترويدات الخفيفة ومضادات الحساسية قد تلزم في بعض الحالات الشديدة.
المراجـع
|
Alexander JO'D. Flea bites and other diseases caused by fleas. In: Arthropods and Human Skin. Berlin: Springer-Verlag, 1984: 159-71.
|
1. |
|
Chua EC, Goh KJ. A flea-borne outbreak of dermatitis. Ann Acad Med Singapore1987; 16: 648-50.
|
2. |
|
Hunter KW, Campbell AR, Sayles PC. Human infestation by cat fleas;
Ctenocephalides (Siphonaptera: Pulicidae), from suburban Raccoons. J Med ntomol 1979; 16 (6): 547.
|
3. |
|
Medleau L, Miller WH. Flea infestation and its control. Int J Dermatol 1983; 22: 378 9.
|
4. |
|
Basler EA, Stephens JH, Tschen JA. Tunga penetrans. Cutis 1988; 42: 47-8.
|
5. |
|
Alexander JO'D. Tungiasis. In: Arthropods and Human Skin. Berlin:
Springer-Verlag, 1984: 171-6.
|
6. |
|
Basler EA, Stephens JH, Tschen JA. Tunga penetrans. Cutis 1988; 42: 47-Sanusi ID, Brown EB, Shepard TC et al. Tungiasis: report of one case and review of the 14 reported cases in the United States. J Am Acad Dermatol 1989; 20: 941-4.
|
7. |
الأمراض الناجمة عن البق
بق الفراش يمتص الدم من ضحيته ليلاً وتختبئ نهاراً في الألبسة والأثاث والأرض وتتواجد في الفراش، الأماكن المزدحمة مثل المخيمات ومعسكرات الجيش والسجون.
يمكن أن يسبب مظاهر جلدية في الجلد الملدوغ ويعتبر كذلك ناقلاً لأمراض جهازية مثل داء المثقبات (Trypanosomiasis) .
|

الشكل
رقم 143: البق المقبل
|

الشكل
رقم 144: لدغ حشرات (آفات حطاطية حويصلية)
|
الآفة شرورية ويظهر في وسطها منطقة نزفي في موقع اللدغة. الحكة ليست شديدة في بعض الأحيان لدرجة أنها لاتوقظ المريض من نومه ولهذا السبب فإن هذا البق يأخذ وقته بسهولة ليلدغ عدة مناطق.
عند الأطفال: الارتكاس يكون أشد لذلك فإن الارتكاسات الحويصلية أو الفقاعية تحدث في قمة الآفة الشروية. الآفة الشروية لاتستمر طويلاً وقد تزول بعد عدة ساعات رغم أن الحساسية تجاه لعاب البق قد تحدث مؤدية إلى تحسس وتأكزم .
الأماكن الأكثر إصابة هي العنق ـ الظهر ـ الأرداف ـ الكاحلين والمعصمين.
الانتان الجرثومي الثانوي ينجم مثل الحك والتخريش الشديد والتسحج في الجلد.
البق المقبل ( Kissing bugs ) من جنس ثلاثية القطع (Triatoma) تنقل داء المثقبات وتحدث مظاهر جلدية تتصف بحطاطات وفقاعات وعقيدات حاكة ومؤلمة.
المعالجة:
استئصال البق من الأماكن التي يسكنها البق برشها بـ 5 ـ 10% DDT .
معالجة الأعراض المصاحبة مثل الحكة والآنتان الجرثومي الثانوي.
المراجع
|
British Museum (Natural History) economic series no. 5. The Bed Bug. London: Trustees of the British Museum (Natural History), 1973.
|
1. |
|
Jupp PG, Lyons SF. Experimental assessment of bedbugs (Clectularius and Cimex hemipterus) and mosquitoes (Aedes aegypti formosus) as vectors of human immunodeficiency virus. AIDS 1987; 1 (3): 171-4.
|
2. |
لمظاهر الجلدية الناجمة عن الخنفساء
الخنافس قد تسبب تخريش جلدي ناجم عن الكانثريدين الموجود في مفاصل ركبتها والأعضاء التناسلية وما قبل الصدر. تفرز الخنافس هذه المادة فقط عندما تضطرب كما هو الحال عند الهرس والضغط الخفيف جداً عندما تنتقل على الجلد.
|

الشكل
رقم 145: الخنفساء (مع كيس على المفصل)
|
المظاهر السريرية:
تنميل خفيف وتنخيز في المكان الذي تفرز فيه الكانثاريد ين من الخنفساء التي تكون على تماس مع الجلد، وأخيراً قد تظهر فقاعة بعد عدة ساعات.
قد يلاحظ في الصباح التالي عدة فقاعات تحدث خاصة على خط واحد إذ إن الخنافس تكون نشيطة ومستمتعة بالليل.
الأجزاء المصابة هي المناطق المعرضة والمكشوفة من الجسم كالأطراف.
دخول البيوض أو اليرقان نادر وعرضي في الجلد المرضوض، والأنف والعين الذي قد يسبب الداء الزراحي "Cantheriasis" مع مظهر موضعي شديد يشبه النغف الذي يحدث بسبب يرقات الذباب.
المظاهر الجلدية الناجمة عن العناكب
عدة أنواع من العناكب تهاجم جلد الإنسان مسببة ارتكاسات جلدية بسبب ذيفاناتها (سمومها) وأشيعها: الأنثى السوداء والعنكبوت البني.
عناكب الحديقة السوداء والصفراء قد تسبب أحياناً ارتكاس نسجي لكنه أقل شدة من الأنثى الأرملة السوداء أو البنية.
|

الشكل
رقم 146: العنكبوت البني
|

الشكل
رقم 147: عنكبوت الأنثى السوداء
|
العنكبوت الأنثى السوداء:
هي حوالي 1.5 سم طولاً وذات أطراف طويلة وخطوط حمراء برتقالية تشبه زجاجة الساعة وذات لون أسود غامق. الأنثى السوداء تلدغ عادة عندما تضطرب.
الصورة السريرية:
قد تكون المظاهر الجلدية قليلة وعادة غير مرئية. الاندفاع الحصبي الشكل قد يلاحظ في بعض الحالات.
المظاهر البنيوية: المظاهر البنيوية الشديدة قد تتلو اللدغة بسبب ذيفان العنكبوت.
وتشمل الألم موضع اللدغة يتلوه قشعريرة وإقياء وانقباضات عضلية.
توهان ومغص بطني وألم بطني شديد، قد يشبه البطن الحاد أو التسمم الغذائي.
قد يرافق هذه الأعراض الشلل الجزئي في بعض الحالات خاصة في الأطفال.
العنكبوت البني:
يوجد عند العنكبوت البني رباط بشكل اسفنجي أسود فوق القطع الرأسية الصدرية وثلاث أزواج من العيون في مقدمة الرأس الصدري. هذه الحشرة قد تسبب ارتكاس جهازي وموضعي أكثر شدة من العنكبوت الأنثى السوداء.
المظاهر السريرية:
المظاهر الجهازية:
حمى ـ قشعريرات ـ إقياء ـ ألم مفصلي.
بيله دموية ـ فقر دم اغلالي ونقص الصفيحات الدموية.
المظاهر الجلدية:
عادة شديدة في موقع هجوم الحشرة من الجلد.
موات جلدي شديد موضع.
نمشات دمويه أو اندفاع حصبي الشكل.
فقاعة قد تحدث محاطة بحمامي ووذمة.
تخرب نسجي وتنخز في النسج المصابة وعادة في المواقع التناسلية والأرداف والأطراف مسببة ألماً شديداً.
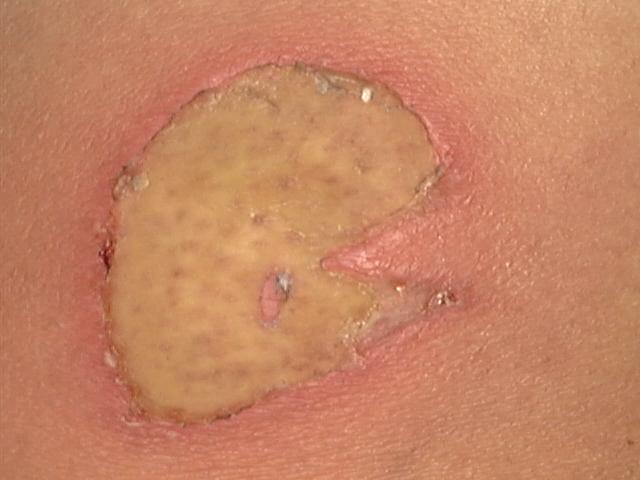
لدغة العنكبوت البني
طرق المعالجة:
الربط المباشر يطبق قربياً من الآفة وأعلاها لمنع انتشار السموم إلى الدورة الدموية.
1ـ المكان الملدوغ يشق ويزال الذيفان.
2ـ إسعافات أولية: شفط المنطقة لإزالة السم ويجب الحذر الشديد لأن يكون الفم خالياً من الرضوض أو التحرض أو التقرحات إذا كان الشفط يجري فموياً.
3ـ الترياق (مضاد السم) يعطي إذا كان متوفراً.
4ـ حقن الستيرويدات القشرية وريدياً أو عضلياً مفيد جداً وقد يكون منقذاً للحياة في الحالات الشديدة.
5ـ جلوكونات الكالسيوم وريدياً مفيد جداً لمنع الأعراض.
6ـ نيوستجمين ميثايل سلفات يجب أن يعطي لمنع التشنج العضلي والمغص البطني.
الاضطرابات الجلدية الناجمة عن النحل
|
النحل يلدغ الإنسان أحياناً وعادة عندما تهاجم أو تضطرب. إبرة النحلة الأنثى تحوي الحمض الفورميك وسم عصبي بواسطة حامل البيض الموجود في ظهر البطن. تترك نحلة العسل إبرتها التي بها تلدغ داخل الجلد بينما نحل Bumble bee قادر على استرجاع الواخزة.
|

الشكل
رقم 148: نحلة
|
الصورة السريرية:
شدة ظهور الاندفاع يختلف حسب العمر وعدد النحلات المهاجمة وموقع الهجوم.
قد يكون شديداً بحيث يسبب صدمة عصبية والموت أحياناً في الأطفال أو الأشخاص المصابين بالارتكاس الجلدي. التاثير الموضعي هو عبارة عن وذمة وانتفاخ شديد مع حرقان وحكة ويترافق أحياناً مع ألم موضعي شديد. قد يكون الارتكاس شديد والوذمة منتشرة إلى أن تصيب منطقة واسعة من النسيج المجاور، الذي يكون متورماً وأحمراً ومؤلماً.
طرق المعالجة:
وسائل مضادة للصدمة في الحالات الشديدة.
الستيرويدات القشرية ومضادات الهيستامين حقناً يجب أن تعطى في الحالات الشديدة.
موضعياً: إذا كانت الواخزة مازالت في النسج، يجب أن تزال ويجب أخذ الحذر الشديد لنزع الكيس بهدوء لكي لايتمزق حيث أنه قد يسبب انتشار الذيفان إلى داخل النسيج. يمكن استخدام مجرفة حادة لكشط الكيس بلطف ما أمكن ومن ثم سحب الكيس من الجلد باستخدام الملقط الكليل.
الستيرويدات الموضعية قد يحتاج إليها لمنع الحكة الشديدة والألم والوذمة.
المظاهر الجلدية الناجمة عن الزنابير (الدبابير)
قد تسبب الزنابير ارتكاسات شديد موضعياً وجهازياً. الحالات القاتلة قد تحدث بسبب الصدمة العصبية المنشأ خاصة عند الرضع والأطفال الصغار.
هناك
عدة أشكال من الزنابير معروفة بشكل
رئيسي (ذات القرون) وزنابير المعطف
الأصفر والزنابير الصيادة والزنبور
الاجتماعي.
|

الشكل رقم 149: زنبور (دبور)
|
المظاهر السريرية:
الارتكاس قد يكون موضعياً أو جهازياً.
الارتكاس الموضعي
عقيدة حمامية مع ألم حارق وحكة شديدة.
الحمامي والوذمة في موقع اللدغة قد تكون شديدة وواسعة.
الانتان الجرثومي المباشر قد يكون اختلاطاً لبعض الحالات مع تشكل الدمامل والخراج في موقع اللدغة.
الارتكاس الجهازي:
ارتكاس تحسسي معمم، زرقة وضعف عام وقد يؤدي ذلك للموت.
المعالجة:
1. ـ نزع كيس السم مباشرة.
2. ـ تطبيق كيس ثلج لتخفيف الارتكاس.
3. ـ وسائل مضادة للصدمة.
4. ـ ستيرويدات قشرية وجلوكونات الكالسيوم وريدياً.
5. ـ في الحالات الشديدة يعطى الابينفرين 0.3 ـ 0.5 مل من المحلول 1/1000 تحت الجلد وهذا يمكن تكراره.
6. ـ الاستشفاء في الحالات الشديدة قد يكون ضرورياً.
7. ـ نزع الحساسية(Desensitization) بمستضدات الحشرة المرسبة على الشب (Alum (precipitated للأشخاص المتعرضين بشكل متكرر في المناطق المأهولة بكثرة بالزنابير.
المظاهر الجلدية الناجمة عن النمل
وخز النمل قد يسبب ارتكاس موضعي شديد خاصة من النوع المسمى "نمل النار".
الأعراض تبدأ على شكل آفة شروية شديدة مع ألم شديد قد يتلو اللدغة وقد تظهر بعض الحويصلات والبثرات.
المعالجة:
الحالات الخفيفة قد تحتاج إلى ستيرويدات موضعي خفيف.
الحالات الشديدة: خاصة عند الأطفــال الصغار قد تحتاج للستيرويدات القشريـة والادرينالين جهازياً.
|

الشكل رقم 150: نمل النار
|
المراجع
|
Christmas TI, Nicholls D, Holloway BA et al. Blister beetle dermatosis in New Zealand. NZ Med J 1987; 100: 515-17.
|
.1 |
|
Giglioli MEC. Some observations on blister beetles, family Meloid?, in Cambia, West frica. Trans Roy Soc Trop Med Hyg 1965; 59: 657-63.
|
.2 |
|
Nicholls DSH, Christmas TI, Greig DE. Oedemerid blister beetle dermatosis: a review. J Ant Acad Dermatol 199O; 22: 815-19.
|
.3 |
|
Stawiski MA. Insect bites and stings. Emerg Med Clin North Am 1985; 3 (4): 785-80.
|
.4 |
|


















